Santé : La résistance à l’insuline est une pathologie silencieuse. Si vous vous demandez résistance à l’insuline que faire, sachez qu’elle s’installe progressivement, sans douleur apparente, mais ses conséquences sur la santé métabolique sont réelles. Lorsque vos cellules cessent de répondre efficacement à l’insuline, le pancréas doit en produire davantage pour maintenir un taux de sucre sanguin stable. Ce cercle vicieux mène vers le pré-diabète puis le diabète de type 2. Cette condition n’est pas une fatalité. En comprenant les mécanismes biologiques et en adoptant des changements ciblés dans votre hygiène de vie, vous pouvez restaurer la sensibilité à l’insuline et retrouver un équilibre énergétique optimal.
A ne pas manquer : on vous a préparé Journal de suivi métabolique — c’est gratuit, en fin d’article.
Comprendre le mécanisme de l’insulino-résistance
Pour agir, vous devez comprendre ce qui se passe à l’échelle cellulaire. L’insuline est la clé qui ouvre les portes de vos cellules, comme les muscles ou le foie, pour laisser entrer le glucose, votre carburant principal. Dans un état de résistance, la serrure est capricieuse. La clé tourne, mais la porte reste close.
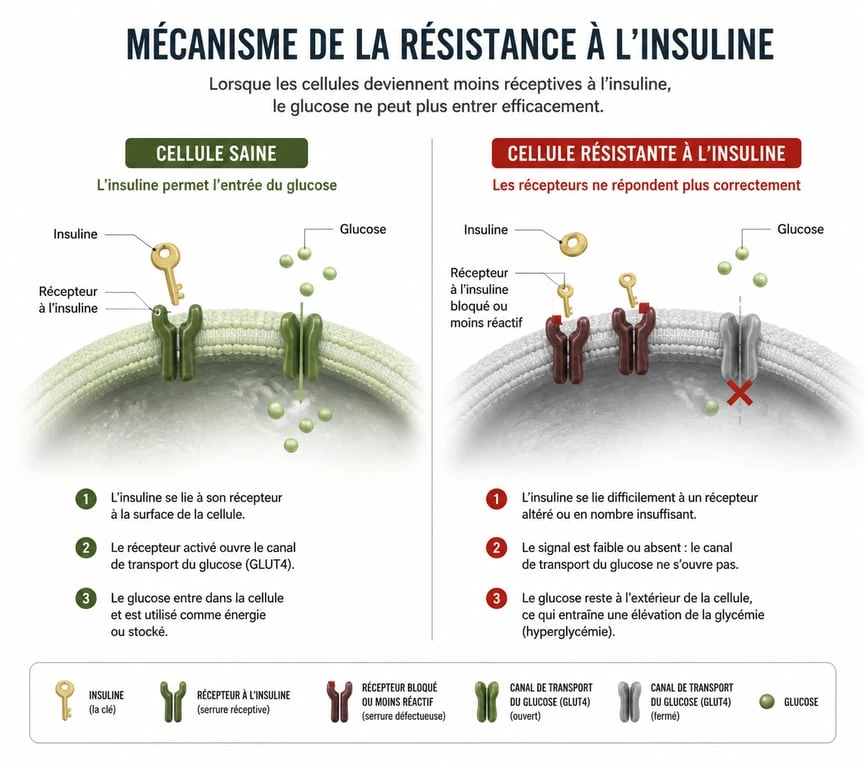
Le pancréas et l’hyperinsulinémie
Face à des cellules qui ne répondent plus au signal de l’insuline, le pancréas augmente sa production. C’est l’hyperinsulinémie compensatoire. Pendant des années, le corps maintient une glycémie normale grâce à ce surmenage pancréatique. Cette présence constante et élevée d’insuline favorise le stockage des graisses, notamment au niveau abdominal, et entretient une inflammation chronique. À terme, le pancréas s’épuise, la production d’insuline chute et le taux de sucre dans le sang augmente : c’est l’entrée dans le diabète.
Pourquoi les cellules deviennent-elles sourdes ?
Plusieurs facteurs expliquent cette perte de sensibilité. L’accumulation de graisses à l’intérieur des cellules musculaires et hépatiques, appelées lipides ectopiques, perturbe les voies de signalisation de l’insuline. L’inflammation de bas grade, souvent liée à une alimentation ultra-transformée et à la sédentarité, agit comme un perturbateur. Enfin, le stress chronique, via la libération de cortisol, pousse le foie à libérer du glucose en continu, forçant votre système à rester en alerte permanente.
L’alimentation ciblée : au-delà du simple calcul calorique
Face à la résistance à l’insuline, la qualité des nutriments prime sur la quantité. L’objectif est de lisser la courbe glycémique pour éviter les pics d’insuline qui fatiguent l’organisme et bloquent la lipolyse, soit la combustion des graisses.
Le modèle méditerranéen et les indices glycémiques bas
L’alimentation méditerranéenne est une stratégie efficace. Elle privilégie les graisses de qualité, comme les oméga-3 et l’huile d’olive, qui fluidifient les membranes cellulaires et facilitent le travail de l’insuline. En remplaçant les céréales raffinées par des céréales complètes et en intégrant des légumineuses, vous apportez des fibres qui ralentissent l’absorption des glucides.
Considérez votre métabolisme comme une table de réception. Si vous ajoutez sans cesse de nouveaux plats sans jamais nettoyer la nappe, les miettes s’accumulent et l’espace devient inutilisable. C’est ce qui se produit lors du grignotage incessant : le pancréas n’a jamais l’opportunité de traiter le surplus de glucose, laissant une couche d’insuline stagner dans le sang. Ce nettoyage métabolique, favorisé par des repas espacés et une densité nutritionnelle élevée, est nécessaire pour redonner de la fraîcheur à vos récepteurs cellulaires.
L’importance des fibres et du timing alimentaire
L’ordre de consommation des aliments lors d’un repas influence la réponse hormonale. Commencer par des fibres, comme une salade ou des légumes verts, crée un filet protecteur dans l’intestin qui limite la vitesse de passage du sucre dans le sang. Poursuivre par des protéines et des graisses, puis terminer par les glucides, réduit l’impact glycémique global du repas. C’est une stratégie simple, sans privation, qui change la donne pour votre pancréas.
Guide des choix alimentaires pour la sensibilité à l’insuline
| Catégorie d’aliments | À favoriser | À limiter |
|---|---|---|
| Glucides : Privilégier les légumineuses, patate douce et quinoa au détriment des produits raffinés. | Légumineuses, patate douce, quinoa | Pain blanc, jus de fruits, pâtes blanches |
| Graisses : Favoriser les sources d’oméga-3 et graisses insaturées comme l’avocat et l’huile d’olive. | Avocat, noix, huile d’olive, petits poissons gras | Huiles de friture, graisses trans, charcuterie industrielle |
| Fibres : Consommer des légumes verts et graines pour ralentir l’absorption des glucides. | Brocolis, épinards, artichauts, graines de chia | Légumes en conserve avec sucres ajoutés |
L’activité physique : le levier d’action le plus rapide
Le muscle est le principal consommateur de glucose dans le corps humain. En bougeant, vous créez une demande énergétique qui force les cellules à redevenir sensibles à l’insuline pour capter le carburant nécessaire.
Le renforcement musculaire et le transport du glucose
L’entraînement en résistance, comme la musculation ou les exercices au poids du corps, augmente l’expression des transporteurs de glucose appelés GLUT4. Ces transporteurs agissent comme des canaux de secours qui permettent au sucre d’entrer dans le muscle, même si l’insuline fonctionne mal. Plus votre masse musculaire est active, plus votre capacité à gérer les glucides est élevée. Une séance de 20 minutes trois fois par semaine suffit pour observer des améliorations biologiques.
Le concept du NEAT : bouger hors du sport
Le sport ne fait pas tout. Le NEAT, ou activité physique non liée au sport, correspond aux calories brûlées par vos mouvements quotidiens : marcher pour aller au travail, rester debout, jardiner ou s’étirer. La sédentarité prolongée, soit rester assis plus de 6 heures par jour, éteint certains gènes impliqués dans le métabolisme des graisses. Se lever toutes les heures pour marcher deux minutes permet de maintenir les capteurs d’insuline en éveil.
Microbiote et solutions naturelles : les alliés de l’ombre
La recherche moderne identifie un acteur inattendu dans la régulation du sucre : votre microbiote intestinal. Un déséquilibre des bactéries intestinales, ou dysbiose, génère des toxines qui traversent la barrière intestinale et provoquent une inflammation systémique, aggravant la résistance à l’insuline.
Le lien entre intestin et métabolisme
Certaines souches de bactéries produisent des acides gras à chaîne courte lors de la fermentation des fibres. Ces composés circulent dans le sang et améliorent la sensibilité à l’insuline dans le foie et les muscles. Une alimentation pauvre en fibres réduit la diversité du microbiote, ce qui est souvent associé à une prise de poids et une moins bonne gestion de la glycémie. L’intégration de probiotiques ciblés et d’aliments fermentés, comme le kéfir, la choucroute ou le miso, est une stratégie de soutien pertinente.
Plantes et compléments
Certaines substances naturelles ont des effets comparables à des traitements légers, sous réserve d’un avis médical :
La cannelle mime l’action de l’insuline et aide à réduire la glycémie à jeun. L’artichaut, riche en inuline, agit comme un prébiotique puissant et soutient la fonction hépatique. Le magnésium est un cofacteur essentiel dans le métabolisme du glucose, et une carence aggrave systématiquement l’insulino-résistance. Le chrome facilite la liaison de l’insuline à son récepteur cellulaire.
Comment mesurer ses progrès et quand consulter ?
Agir sur sa résistance à l’insuline demande de la patience. Les changements physiologiques ne sont pas instantanés, mais ils sont mesurables. Le suivi régulier permet de valider l’efficacité des ajustements alimentaires et sportifs entrepris.
Les indicateurs biologiques à surveiller
Au-delà de la simple glycémie à jeun, qui peut rester normale longtemps malgré une résistance installée, d’autres marqueurs sont plus parlants. L’indice HOMA, calculé à partir de la glycémie et de l’insulinémie à jeun, est l’outil de référence pour évaluer le degré de résistance. L’hémoglobine glyquée, ou HbA1c, permet de connaître la moyenne de votre taux de sucre sur les trois derniers mois. Enfin, le tour de taille reste un indicateur visuel fiable de la graisse viscérale, étroitement liée à l’insulino-résistance.
L’importance du parcours de soin
Il est tentant de vouloir tout gérer par soi-même, mais le diagnostic et le suivi par un professionnel de santé, comme un médecin généraliste, un spécialiste en endocrinologie ou un expert en nutrition, sont indispensables. La résistance à l’insuline peut être associée à d’autres pathologies comme le syndrome des ovaires polykystiques ou des troubles thyroïdiens. Un accompagnement personnalisé permet d’ajuster les conseils en fonction de votre profil spécifique et d’éviter les carences ou les erreurs d’interprétation des analyses biologiques. La réversibilité de cette condition est une réalité pour beaucoup, à condition d’allier rigueur personnelle et expertise médicale.